Sécheresse oculaire
Publié le Sécheresse oculaire
Madame T., 52 ans, consulte pour une sensation de sécheresse oculaire majorée depuis une adaptation de son activité professionnelle (commerciale en télétravail sur écran plus de 8 h/j).

La patiente présente des symptômes oculaires invalidants, parmi lesquels principalement des rougeurs et des brûlures oculaires. MadameT. ne fait mention d’aucun antécédent général ou ophtalmologique. Aucun traitement n’a encore été instauré.
À l’interrogatoire, la patiente ne signale aucun facteur de risque de sécheresse oculaire (pas de traitement général en cause, pas de port de lentilles de contact, pas de pathologie auto-immune systémique…). Le score OSDI est chiffré à 45,8 (seuil de positivité défini à 18).
L’examen biomicroscopique retrouve un clignement incomplet, un bord libre palpébral inflammatoire avec présence de télangiectasies

Le temps de rupture du film lacrymal après instillation de fluorescéine est diminué à 3 secondes à droite et 4 secondes à gauche: les zones sombres correspondent aux zones anormales de scission prématurée du film lacrymal.
La meibopression met en évidence un meibum épais et peu exprimable avec bouchons blancs devinés le long du bord libre
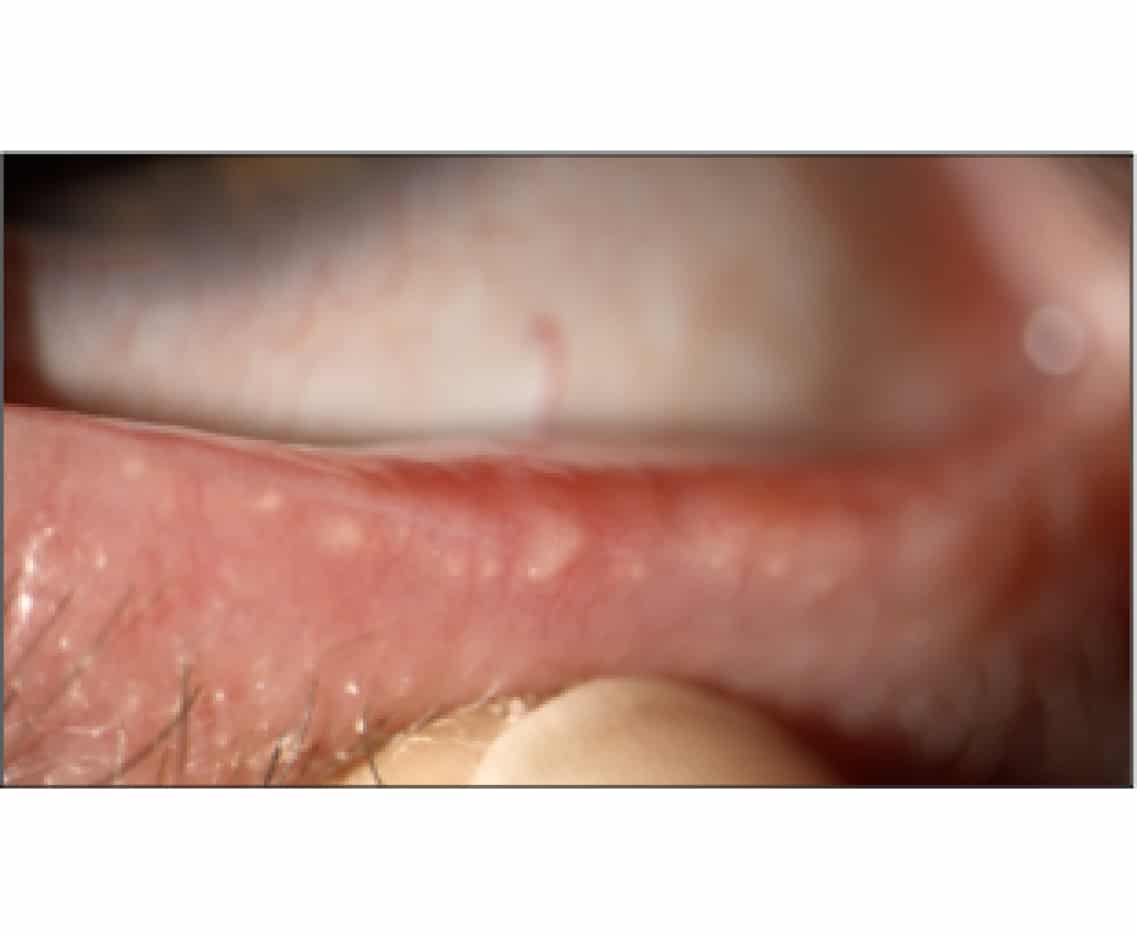
Au niveau cornéen, on note la présence d’une kératite ponctuée superficielle inférieure, prenant la coloration à la fluorescéine, en regard de la paupière

La meibographie des paupières inférieures par transillumination retrouve une tortuosité et une atrophie glandulaire estimée entre 10 et 15 % .

L’interférométrie lipidique est anormale avec un faible maillage (fig. 6 à gauche), la partie droite de la figure montre un œil témoin avec des reflets et un maillage normaux.

Le diagnostic retenu est celui d’un syndrome sec oculaire évaporatif par dysfonctionnement meibomien de stade 1 primaire.
Un traitement symptomatique de première intention est débuté. Ce dernier associe des larmes artificielles sans conservateurs, des soins de paupières par chaleur et massage ainsi qu’une rééducation du clignement. La patiente est réévaluée à 4 mois. Les résultats montrent une amélioration partielle de la symptomatologie. La patiente décrit une persistance de la gêne fonctionnelle (score OSDI à 38,5) avec à l’examen clinique un dysfonctionnement meibomien modéré patent.
Nous lui proposons donc un traitement par lumière intense pulsée comme traitement de seconde intention. Le protocole comprend 3 séances à J0, J15 et J45. Dix tirs sont effectués par séance (5 par côté) dans la région temporale et périorbitaire inférieure. La fluence est de 8 à 12 J/cm2. Le spectre de longueurs d’onde délivré s’étend de 610 à 1200 nm (filtre à 610 nm). Chaque séance est complétée par de la photobiomodulation (10 minutes d’exposition LED rouge).

Les résultats à 3 mois montrent une nette amélioration de la symptomatologie. Le score OSDI est diminué à 23,08. L’examen biomicroscopique retrouve un dysfonctionnement meibomien léger aux deux yeux avec une meilleure qualité et expression du meibum ainsi qu’une réduction du nombre de télangiectasies du bord libre.


